| Специализация: медицинский журналист
Бронхиальная астма – это хроническое заболевание, характеризующееся аллергическим воспалением и повышенной чувствительностью бронхов к веществам, проникающим в организм извне.
В большинстве случаев заболевание проявляется в детском возрасте. Это связанно с тем, что строение бронхиального дерева у детей имеет свои особенности. Практически в 50% случаев болезнь диагностируется к двум годам. У 80% детей признаки бронхиальной астмы выявляются в школьном возрасте. У мальчиков болезнь наблюдается в два раза чаще, чем у девочек.
Под воздействием раздражителя дыхательные пути сужаются, что становится причиной выработки большого количества слизи. Это, в свою очередь, приводит к нарушениям нормального тока воздуха при дыхании.
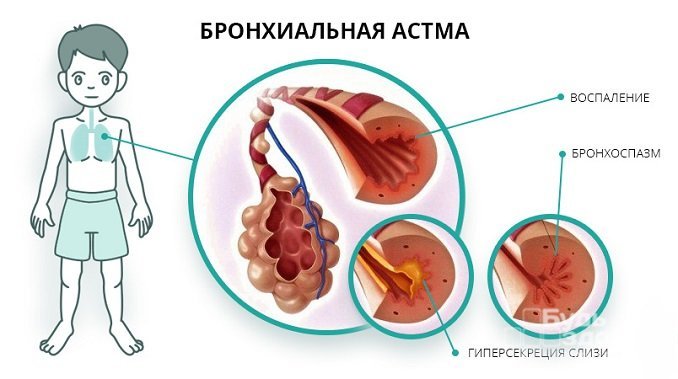
Классифицируют бронхиальную астму у детей по нескольким признакам.
В зависимости от причин заболевания:
- Эндогенная – связана с психоэмоциональными или физическими нагрузками, инфекцией.
- Экзогенная – связана с попаданием в организм аллергенов.
- Атопическая – связана с наследственной предрасположенностью к аллергии.
- Смешанного генеза – спровоцировать приступ могут любые из вышеперечисленных факторов.
В зависимости от тяжести заболевания:
- Легкая форма. Короткие приступы астмы возникают менее чем один раз в неделю, при этом в ночное время они отсутствуют или появляются очень редко (не более двух раз в месяц).
- Среднетяжелая форма. Симптомы заболевания возникают чаще, чем раз в неделю, но реже одного раза в сутки. Ночные приступы возникают не менее чем дважды в месяц. При обострениях заболевания у ребенка нарушается сон и угнетается физическая активность.
- Тяжелая форма. Приступы возникают практически один раз в сутки, при этом ночные приступы повторяются не чаще одного раза в неделю. У ребенка нарушается физическая активность и сон.
- Тяжелая персистирующая форма. Приступы бронхиальной астмы случаются ежедневно в дневное и в ночное время. При этом физическая активность ограничивается.
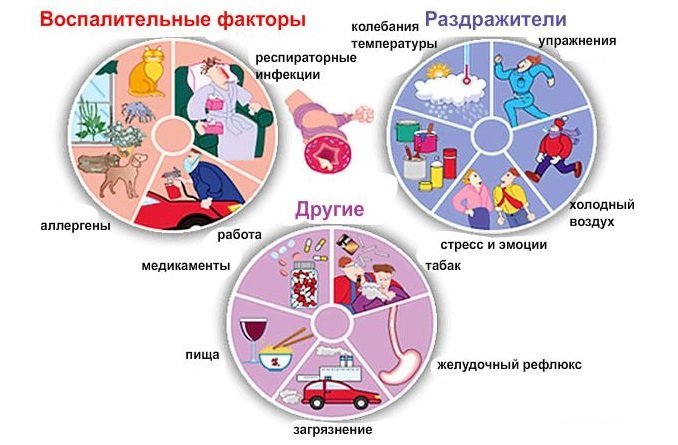
Приступы бронхиальной астмы у ребенка могут возникать под воздействием следующих факторов:
- Вдыхание аллергенов (частичек меха, пыльцы растений, плесени), холодного или загрязненного воздуха, в т. ч. резких запахов.
- Эмоциональное перенапряжение.
- Некоторые пищевые продукты и лекарственные средства.
Факторы, которые влияют на развитие заболевания:
- Наследственная предрасположенность. Наличие бронхиальной астмы у близких родственников увеличивает риск возникновения болезни у ребенка на 20%.
- Повышенная чувствительность. Обусловлена генами, находящимися в пятой хромосоме. При этом бронхи имеют повышенную чувствительность к антигенам, попадающим из окружающей среды.
- Экологические факторы. Наиболее высокая заболеваемость бронхиальной астмой отмечается на территориях с высокой загрязненностью воздуха.
- Острые респираторные заболевания в раннем детском возрасте.
- Курение матери во время беременности или в период кормления грудью.
- Преждевременное рождение, когда у ребенка недостаточно развита дыхательная система.
- Нерациональное питание и снижение веса.
К обязательным клиническим проявлениям бронхиальной астмы относятся характерные приступы удушья. Выделяют три периода заболевания. Во время ремиссии у ребенка не наблюдается никаких симптомов. В некоторых случаях он ведет себя менее активно, чем сверстники. Если заболевание проявилось в раннем возрасте, то постоянная гипоксия может привести к отставанию в нервно-психическом развитии.
Профилактика бронхиальной астмы у детей заключается в устранении всех потенциальных аллергенов и укреплении иммунитета.
Перед началом приступа (за несколько суток, часов или минут) могут наблюдаться следующие симптомы бронхиальной астмы у детей:
- Повышенная раздражительность.
- Отсутствие аппетита.
- Бессонница или сонливость.
- Появление обильных слизистых выделений из носа.
- Головная боль.
- Сухой кашель, который со временем усиливается и становится более влажным.
Признаки бронхиальной астмы у ребенка:
- Одышка и ощущение сжатия груди, которое не дает ему дышать. Оно может развиваться внезапно и достигать большой силы за несколько минут.
- Свистящее дыхание и ощущение нехватки воздуха. Вдох становится коротким, но глубоким и сильным, а выдох – судорожным медленным (в 3–4 раза длиннее вдоха).
- Приступообразный кашель, во время которого начинает отходить очень вязкая прозрачная мокрота. Иногда она выделяется в достаточно большом количестве, что способствует облегчению дыхания.
- Вздутие грудной клетки. Количество дыханий за минуту – более 50, у детей старше 5 лет – более 40.
- Отсутствие носового дыхания, ребенок хватает воздух ртом, пытаясь помочь себе плечами, туловищем и шеей.
- Вынужденное положение в попытках облегчить дыхание. Ребенок отказывается лежать. Он предпочитает сидеть, опираясь локтями на колени или твердую поверхность, иногда становится на локти и колени с упором на верхние конечности.
- Повышение температуры тела до 37 °C.
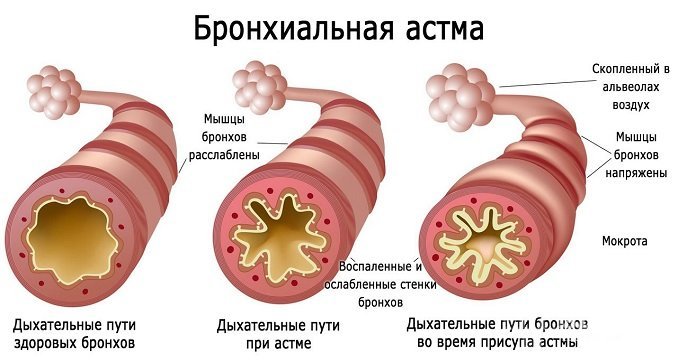
Во время приступа лицо становится бледным, одутловатым, с синюшным оттенком. Ребенок испытывает чувство страха, покрывается холодным потом, не может разговаривать. В акте дыхания участвуют мышцы брюшной стенки, плечевого пояса и спины. К угрожающим жизни признакам относят посинение кожных покровов, немое легкое, нарушение дыхания.
Приступ может продолжаться до 40 минут или нескольких часов (в этом случае диагностируют астматический статус). После его окончания дыхание у ребенка постепенно нормализуется, при этом слабость остается. При быстром и глубоком выдохе могут сохраняться хрипы.
Вместе с обострением бронхиальной астмы активизируются и другие хронические заболевания, такие как крапивница, ринит, обструктивный бронхит.
У детей грудного возраста распознать заболевание трудно. В продромальном периоде у младенца выделяется из носа жидкая слизь, возникает чихание и сухой кашель. Миндалины становятся отечными и возникают единичные сухие хрипы над легкими.
Ребенок плохо спит, становится нервным и раздражительным. Могут возникать проблемы со стулом, запоры или поносы. Во время приступа бронхиальной астмы вдохи короткие и частые, а выдохи сопровождаются шумом и свистом, в результате чего дыхание начинает напоминать всхлипывание. При этом во время вдоха происходит раздувание крыльев носа.
В некоторых случаях одновременно с приступами бронхиальной астмы у ребенка могут наблюдаться эпизоды кашля, которые появляются ночью или в предутренние часы и исчезают после приема бронхолитиков. У детей раннего возраста во время приступа астмы могут отмечаться влажные хрипы.
Симптомы бронхиальной астмы у детей 1–6 лет:
- Нарушения сна и раздражительность.
- Периодическое покашливание во сне.
- Сильный сухой кашель при дыхании ртом.
- Усиление или появление кашля при физических нагрузках.
Бронхиальная астма часто сочетается с аллергическим ринитом, который может наблюдаться круглогодично или сезонно, и атопическим дерматитом.
Признаки бронхиальной астмы у ребенка старше 6 лет:
- Кашель во время сна.
- Кашель после физических нагрузок.
- Уменьшение физической активности.
При первых признаках заболевания необходимо обратиться за консультацией к педиатру, терапевту, пульмонологу или аллергологу.
Одним из тяжелых осложнений бронхиальной астмы у детей является астматический статус. Это угрожающее жизни состояние, возникающее в результате длительного приступа, который практически не поддается купированию.
К инструментальным методам диагностики бронхиальной астмы у детей относят пикфлоуметрию. Используется портативный прибор, напоминающий трубку. Ребенку нужно максимально выдохнуть воздух для того, чтобы оценить проходимость бронхов. Измерение проводят у детей старше 5 лет. Выполняют процедуру дважды в сутки, фиксируя при этом применение лекарственных средств и режим дня. Это дает возможность оценить эффективность терапии и установить причину приступов.
Рентгенография или компьютерная томография позволяют исключить другие заболевания легких.
Лабораторные методы исследования:
- Общий и биохимический анализ крови.
- Общий анализ мочи.
- Общий анализ мокроты.
- Бактериологическое исследование мокроты.
- Определение белковых фракций.
- Анализ на аллергены.
Дифференциальная диагностика дает возможность отличить бронхиальную астму от таких патологий, как:
- Синдром гипервентиляции.
- Круп.
- Дифтерия.
- Инородное тело в дыхательных путях.
- Новообразования в области дыхательных путей.
Для того чтобы сократить количество приступов бронхиальной астмы у детей, необходимо исключить контакт ребенка с аллергеном или провести специфическую иммунотерапию.
Противопоказания к проведению специфической иммунотерапии:
- Возраст до 5 лет.
- Отсутствие четкого подтверждения аллергена.
- Обострение бронхиальной астмы либо иных хронических заболеваний.
- Наличие новообразований, а также аутоиммунных, эндокринных и инфекционных болезней.
Для лечения бронхиальной астмы у детей используют препараты следующих групп:
- Бета2-адреномиметики.
- Метилксантины короткого действия.
- Глюкокортикостероиды системного действия.
- Холинолитики.
Эти препараты позволяют расслабить гладкую мускулатуру бронхов, а также они уменьшают отек слизистой оболочки и проницательность сосудов, увеличивают количество сокращений диафрагмы и блокируют развитие бронхоспазма.

Препараты могут быть использованы в виде дозированных ингаляций или энтерально. Для того чтобы предотвратить бронхоспазм, используют следующие средства:
- Стабилизаторы мембран тучных клеток.
- Глюкокортикостероиды.
- Препараты кромоглициевой кислоты.
- Антагонисты лейкотриеновых рецепторов.
Во время приступа необходимо:
- Придать ребенку сидячее положение.
- Обеспечить ему приток свежего воздуха.
- Освободить от сдавливающей одежды.
- Постараться успокоить.
- Провести ингаляцию препаратом расширяющим бронхи.
Ребенка старше 5 лет нужно обучить купировать приступы бронхиальной астмы самостоятельно, используя ингалятор.
При тяжелых приступах необходимо вызвать неотложную медицинскую помощь.
Одним из тяжелых осложнений бронхиальной астмы у детей является астматический статус. Это угрожающее жизни состояние, возникающее в результате длительного приступа, который практически не поддается купированию. Следствием его является отек бронхиол и накопление в них густой слизи, что приводит к нарастанию удушья. В 5% случаев приступ заканчивается летальным исходом. При развитии астматического статуса показана экстренная госпитализация. Лечение проводят в отделении интенсивной терапии.
В большинстве случаев к периоду полового созревания приступы практически прекращаются, но остается бронхиальная гиперреактивность и некоторые нарушения легочной функции.
Также бронхиальная астма у детей может стать причиной следующих видов осложнений:
- Дыхательные – в виде пневмонии, спонтанного пневмоторакса, острой дыхательной недостаточности, ателектаза.
- Хронические дыхательные – в виде эмфиземы, пневмосклероза, хронического обструктивного бронхита.
- Сердечные – в виде дистрофии миокарда, сердечной недостаточности, аритмии, гипотонии.
- Желудочно-кишечные.
- Мозговые – в виде дыхательной энцефалопатии, обмороков, нервно-психических расстройств.
- Метаболические.
Самым частым осложнением бронхиальной астмы у детей является ателектаз. Это закупорка стенок бронхов, возникающая в результате отека. При отсутствии своевременного лечения может возникнуть нагноительный процесс в поврежденных бронхах.
Прогноз заболевания зависит от возраста, в котором появились его первые признаки. У большинства детей с диагностированной аллергической астмой болезнь протекает легко, но также возможны серьезные осложнения.
Отдаленный прогноз бронхиальной астмы, первые признаки которой возникли в детском возрасте, является благоприятным. В большинстве случаев к периоду полового созревания приступы практически прекращаются, но остается бронхиальная гиперреактивность и некоторые нарушения легочной функции.
Если болезнь начинается в подростковом возрасте, прогноз не столь благоприятен. В целом заболевание является медленно прогрессирующим и хроническим. Правильное и своевременное лечение бронхиальной астмы у детей позволяет устранить или сократить количество приступов, но при этом не влияет на причину болезни. Период ремиссии может длиться несколько лет.
Профилактика бронхиальной астмы у детей заключается в устранении всех потенциальных аллергенов и укреплении иммунитета:
- Своевременное лечение всех заболеваний дыхательной системы, вызванных патогенными микроорганизмами.
- Отказ от курения в период беременности и грудного вскармливания, а также в дальнейшем в присутствии ребенка и в комнате, где он может находиться.
- Проведение регулярной влажной уборки и проветривания помещения, где проживает ребенок. Одежда и книги должны находиться в закрытых шкафах. От мягких игрушек рекомендуется избавиться.
- Занятия дыхательной гимнастикой, спортом.
- Исключение из рациона ребенка продуктов питания, содержащих вредные добавки и потенциальные аллергены.
- Исключение переохлаждений.
- Создание ребенку комфортных условий и минимизация эмоционального напряжения.
- Использование для стирки детских вещей специальных гипоаллергенных порошков.
Видео с YouTube по теме статьи:































