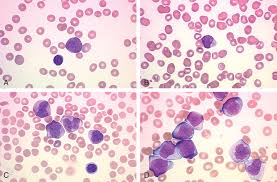
Острая миелоидная лейкемия, также известная как острый миелобластный лейкоз, острая гранулоцитарная лейкемия, острый миелобластный лейкоз, острый нелимфобластный лейкоз, ОМЛ или ОНЛЛ, признана быстрорастущим злокачественным онкологическим заболеванием, при котором в крови и костном мозге можно обнаружить слишком большое количество бесполезных незрелых белых клеток крови.
Острый миелобластный лейкоз поражает и детей, и взрослых
 Пациенты могут иметь острую или хроническую горму данного типа лейкоза. При остром лейкозе заболевание развивается очень быстро, накопление бесполезных клеток также увеличивается весьма быстрыми темпами в крови и костном мозге. При хроническом течении лейкоз прогрессирует медленнее, постепенно, что позволяет большему количеству клеток достигать зрелости. При острой форме миелобластного лейкоза незрелые клетки начинают преобладать относительно зрелых по количеству; обозначение острой фазы означает, что болезнь ряазвилась внезапно, тогда как хроническая форма развивается достаточно медленно, соответственно, ее прогрессирования является более постепенным.
Пациенты могут иметь острую или хроническую горму данного типа лейкоза. При остром лейкозе заболевание развивается очень быстро, накопление бесполезных клеток также увеличивается весьма быстрыми темпами в крови и костном мозге. При хроническом течении лейкоз прогрессирует медленнее, постепенно, что позволяет большему количеству клеток достигать зрелости. При острой форме миелобластного лейкоза незрелые клетки начинают преобладать относительно зрелых по количеству; обозначение острой фазы означает, что болезнь ряазвилась внезапно, тогда как хроническая форма развивается достаточно медленно, соответственно, ее прогрессирования является более постепенным.
Из 2400 случаев новой диагностированной острой лейкемии на территории Англии и Уэльса ежегодно, 1800 случаев относят к острому миелобластному лейкозу. В целом он поражает пациентов старше 50 лет и более распространен среди мужчин по сравнению с женщинами. Основными известными причинами развития острого лейкоза считают воздействие высоких доз радиации и/или бензина.
Каковы симптомы острого миелобластного лейкоза?
Симптомы данного заболевания вызваны дефицитом правильно функционирующих клеток крови в системе кровообращения. Признаки и симптомы острого нелимфобластного лейкоза, как правило, развиваются постепенно, но в дальнейшем резко ухудшаются, что связано с резким увеличением количества бесполезных клеток, или бластов, которые занимают все большее пространство крови.
Симптомы могут включать:
- Высокую температуру;
- Большое количество инфекционных заболеваний за короткий период;
- Трудности с дыханием;
- Утомляемость;
- Повышенное потоотделение;
- Боль в суставах или даже костях;
- Бледность покровов;
- Легкость возникновения царапин и синяков на коже;
- Отек печени;
- Увеличенные лимфоузлы, включая гланды;
- Увеличенная селезенка;
- Необъяснимое регулярное кровотечение из носа или десен;
- Необъяснимая потеря веса.
Если пораженные клетки достигают центральной нервной системы, то в качестве симптомов можно наблюдать головную боль, ухудшение зрения, головокружение, конвульсии и рвоту. Как отмечают эксперты, дети, посещающие детские сады в дошкольном возрасте, обладают пониженным риском развития острого миелобластного лейкоза, таким образом, они предполагают, что воздействие инфекций в раннем детском возрасте может предложить определенную защиту от такого онкологического заболевания.
Лечение острого лейкоза
Химиотерапия признана первичным методом лечения острого миелобластного лейкоза; в некоторых случаях возможно целесообразное применение лучевой терапии. В настоящее время все чаще стали применять трансплантацию костного мозга, к тому же такой метод постоянно изучают и совершенствуют.
Такие пациенты могут имть ослабленный иммунитет; даже после того, как состав их крови возвращается к нормальным показателям, некоторые препараты, предназначенные для лечения лейкоза, могут продолжать ослаблять иммунную систему, что делает больных более восприимчивыми к различным инфекционным заболевания, которые могут иметь в том числе и летальный исход. В таких случаях в качестве превентивной меры назначают прием антибиотиков.
Лечение острого нелимфобластного лейкоза разделено на две фазы: индукционная терапия и постремиссионная терапия.
Индукционная терапия необходима для уничтожения как можно большего количества лейкозных клеток и для достжения ремиссии. Для ее проведения могут быть применены следующие препараты: идарубицин, даунорубицин, или митоксантрон в сочетании с цитарабином и тиогуанином. По достижении ремиссии и исчезновения всех признаков заболевания начинается вторая фаза лечения.
Постремиссионная терапия предназначена для уничтожения выживших после проведения индукционной терапии лейкозных клеток. Для этого применяют высокодозированную химиотерапию при использовании сочетания следующих препаратов: цитарабина, циклофосфамида, идарубицина, этопозида, даунрубицина, митоксантрона или же одного цитарабина.
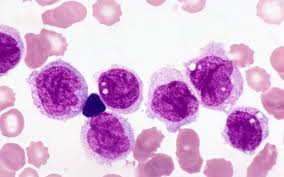
Классификация острого миелобластного лейкоза
Во французско-американо-британской системе острый миелобластный лейкоз подразделяют на восемь типов: от МО до М7. Классификация основана на типе клеток и степених их зрелости. Патолог изучает злокачественные клетки под световым микроскопом. Существуют и другие классификационные системы, например, ВОЗ имеет собственную систему классификации данного заболевания.
К системе французско-американо-британской классификации относят следующие подтипы заболевания:
- М0 — минимально дифференцированная острая миелобластная лейкемия, достаточно ре3дко встречается;
- М1 — острый миелобластный лейкоз без зрелости клеток, составляет проблизительно 15% от всех случаев данного лейкоза;
- М2 — острый миелобластный лейкоз с гранулоцитарным созреванием, составляет 25% от всех случаеб данного типа лейкоза;
- М3 — [ро,иелоцитарный или острый промиелоцитарный лейкоз, составляет до 10% от всех случаев данного типа лейкоза;
- М4 — острый миеломоноцитарный лейкоз, составляет до 25% от всех случаев лейкоза данного типа;
- М5 — острый монобластный лейкоз (М5а) или острый моноцитарный лейкоз (М5б), до 10% от всех случаев данного типа лейкоза;
- М6 — острые эритроцитарные лейкозы, включая эритролейкоз (М6а) и очень редкий чистый эритроцитарный лейкоз (М6б), оба заболевания весьма редко встречаются;
- М7 — острый мегакариобластный лейкоз, очень редкий тип заболевания;
- М8 — острый базофильный лейкоз, достаточно редкий тип заболевания.